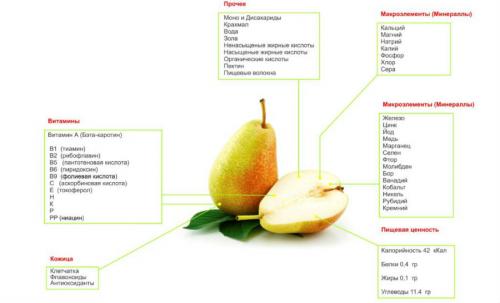
Самые сильные антибиотики в таблетках. Лучшие антибактериальные препараты широкого диапазона действия
- Самые сильные антибиотики в таблетках. Лучшие антибактериальные препараты широкого диапазона действия
- Антибиотики нового поколения. Антибактериальные средства нового поколения
- Антибиотики при коронавирусе. Врач рассказал, как защититься от бактериальной пневмонии при коронавирусе
- Антибиотики 5 поколения. История
- Антибиотики названия и цены. Антибиотики
- Антибиотик широкого спектра 3 таблетки. Фармакотерапевтическая группа
Самые сильные антибиотики в таблетках. Лучшие антибактериальные препараты широкого диапазона действия
Противомикробные средства новой генерации обычно синтезируют из природного сырья и стабилизируют в лабораториях. Это помогает усилить эффект лекарства на патогенную микрофлору.
Какие препараты самые сильные? Врачи относят к таким антибактериальные средства широкого спектра воздействия. Приведем ниже краткий список препаратов по названиям:
- АМОКСИКЛАВ – относится к группе аминопенициллинов. Действует мягко, используется для лечения инфекционных заболеваний. С осторожностью и только после консультации с врачом препарат можно применять при беременности, а также в периоды кормления грудью. Выпускается в таблетках или в сыпучей форме для перорального приема, а также в порошках для инъекций.
- СУМАМЕД – популярный противомикробный препарат для лечения инфекций ЖКТ, мочеполовой системы, болезней дыхательный путей – ангины, бронхита, пневмонии. Воздействует на печень и почки, поэтому его не приписывают пациентам с повышенной чувствительностью к макролидам.
- ЦЕФОПЕРАЗОН – относится к группе цефалоспоринов. Приписывается врачами для лечения инфекций мочевыводящих путей, простатита, кожных расстройств, болезней дыхательных путей. Хороший препарат для восстановления после гинекологических, ортопедических и абдоминальных операций. Выпускается в форме для парентерального приема – инъекции.
- ЮНИДОКС СОЛЮТАБ – тетрациклин последней генерации. Применяется для обширного лечения инфекций ЖКТ, простудных заболеваний, простатита. Действует мягко, не вызывая дисбактериоза.
- ЛИНКОМИЦИН – средство, которое назначают для лечения остеомиелита, сепсиса, стафилококковых инфекций. Оказывает сильнейшее воздействие на патогенные клетки, поэтому имеет длинный ряд побочных эффектов. Среди них – гипотония, слабость, головокружение. Нельзя применять при беременности, а также пациентам с печеночно-почечной недостаточностью.
- РУЛИД – макролид четвертой генерации. Основное вещество – рокситромицин. Приписывают при урогенитальных инфекциях, болезнях ЖКТ и верхних дыхательных путей. Выпускается в таблетках.
- ЦЕФИКСИМ – по названию это средство из группы цефалоспоринов. Оказывает бактерицидное воздействие на патогенные клетки. Помогает при инфекциях ЖКТ, простатите, также лечит простудные заболевания. Достаточно токсичен, поэтому его нельзя принимать при проблемах с почками или печенью.
- ЦЕФОТАКСИМ – последняя группа цефалоспоринов. Медпрепарат показан для лечения гинекологических, урологических, простудных заболеваний. Отлично справляется с воспалительными процессами, подавляет патогенную микрофлору.
Антибиотики нового поколения. Антибактериальные средства нового поколения
Отличие последних генераций антибиотиков от их ранних версий в более совершенной формуле действующего вещества. Активные компоненты точечно устраняют только патологические реакции в клетке. Например, кишечные антибиотики нового поколения не нарушают микрофлору ЖКТ. При этом они борются с целой «армией» возбудителей инфекций.
Новейшие антибактериальные препараты делятся на пять групп:
- Тетрациклиновая – тетрациклин.
- Аминогликозиды – стрептомицин.
- Пенициллиновый ряд – амоксициллин и другие.
- Амфениколы – хлорамфеникол.
- Карбапенемовая группа – меропенем, имипенем, инваз.
Рассмотрим несколько известных противомикробных средств импортного и российского производства.
Амоксициллин – импортный противомикробный препарат из группы пенициллинов. Используется во врачебной практике для лечения бактериальной инфекции. Эффективен при кишечных инфекциях, гайморите, ангине, болезни Лайма, дизентерии, сепсисе.
Авелокс – медпрепарат последней генерации из группы фторхинолонов. Отличается сильнейшим воздействием на бактериальные и атипичные возбудители. Не вредит почкам и ЖКТ. Используется при острых, хронических заболеваниях.
Цефалоспорины – антибиотики третьего поколения. К этой группе относят Цефтибутен, Цефтриаксон и другие. Используются для лечения пиелонефрита, пневмонии. В целом это безопасные средства с малым количеством побочных действий. Однако их нужно принимать только после консультации с врачом. Медпрепаратов много, а какой именно выбрать – порекомендует специалист.
Дорипрекс – импортный противомикробный препарат синтетического происхождения. Показал хорошие результаты при лечении пневмонии, запущенных интраабдоминальных инфекций, пиелонефритах.
Инваз – антибактериальное средство из группы карбапенемов. Выпускается в ампулах для парентерального способа применения. Показывает быстрый эффект при лечении бактериальных расстройств кожи, мягких тканей, инфекциях мочевыводящих путей, пневмонии, септицемиях.
Аугметин – полусинтетический пенициллин третьей генерации с добавлением усиливающих ингибиторов. Педиатрами признается лучшим комплексным медпрепаратом для лечения детских гайморита, бронхита, тонзиллита и других инфекций дыхательных путей.
Цефамандол – антибактериальное средство российского производства. Относится к группе цефалоспоринов третьего поколения. Используется для лечения кишечных инфекций, возбудителей инфекций половых органов. Как противомикробное средство обширного диапазона воздействия применяется при простудных заболеваниях.
Антибиотики при коронавирусе. Врач рассказал, как защититься от бактериальной пневмонии при коронавирусе
Разбираемся, что реально помогает и нужно ли при Covid-19 сразу пить антибиотики
Считается, что главная угроза при коронавирусе это поражение легких. Каким образом происходит ковидное поражение, в какой момент процесс осложняется бактериальной пневмонией? Как отличить одно от другого, есть ли способ защитить себя заранее и не допустить перехода COVID-19 в пневмонию, kp.ru рассказал кандидат медицинских наук, врач-пульмонолог Сеченовского университета Владимир Бекетов.
Первое, что важно уяснить, говорит эксперт, это то, что новая коронавирусная инфекция – это инфекция вирусная и входит в группу острых респираторных вирусных инфекций. Особняком в этой группе стоит только грипп. А значит, что для COVID-19, как и для всех респираторных вирусных инфекций, поражающих верхние дыхательные пути и легкие, характерен следующий феномен. Иммунная защита в легких ослабевает. Поэтому становится возможным присоединение вторичной бактериальной супер-инфекции примерно на 5 – 9 день течения любого острого респираторного вирусного заболевания.
- Поскольку ковид является особенным заболеванием, и он прогрессирует не так быстро, как грипп, например, то, присоединение бактериальной инфекции, как правило, происходит при COVID-19 ближе к концу второй недели, - рассказывает врач-пульмонолог Владимир Бекетов.
РИСКИ ВОЗНИКНОВЕНИЯ ПНЕВМОНИИ
Риск присоединения бактериальной инфекции при заболевании COVID-19 увеличивается, если пациент попадает в стационар и при этом имеет хроническую патологию верхних и нижних дыхательных путей (например, ХОБЛ – хроническая обструктивная болезнь легких) или сердечную недостаточность.
КАК РАЗВИВАЕТСЯ ПНЕВМОНИЯ
В условиях, сниженной дыхательной и двигательной активности, когда слизь по бронхам движется меньше, на фоне интоксикации организма и снижения иммунитета, бактерии из носоглотки спускаются в нижние отделы дыхательного тракта и могут начать там размножаться.
Таким образом, может быть вызван сначала бактериальный бронхит, потом и бронхопневмония с переходом в пневмонию. Развитию бактериальной пневмонии может способствовать и длительное нахождение пациента на аппарате ИВЛ. Не смотря на соблюдение всех строжайших мер обеззараживания аппараты ИВЛ являются факторами риска возникновения вентилятор-ассоциированных пневмоний.
ДЕЙСТВИТЕЛЬНО ЛИ ПНЕВМОНИЯ ИДЕТ СЛЕДОМ ЗА COVID-19
- В последнее время анализ статистических данных показывает, что медицинское сообщество ошибочно увлекается антибиотиками при лечении новой коронавирусной инфекции, предполагая, что изменения в легких сразу связаны не только с вирусом, но еще и с бактериальным компонентом. Это не верно, - считает врач-пульмонолог Владимир Бекетов.
По словам эксперта, на сегодняшний день ряд авторитетных медицинских ассоциаций выпустили меморандумы и открытые письма с призывами к коллегам уменьшить применение антибиотиков в ходе лечения COVID-19, потому что антибиотики не дают пользы, но приносят в данном случае вред, вплоть до токсического поражения печени и развития антибиотико-ассоциированной диареи.
- То есть, мы вроде бы пытаемся лечить пневмонию, которая в сознании врача прочно ассоциирована с бактериями, но на самом деле на этапе, пока присоединения вторичной пневмонии при ковиде нет, мы имеем дело только с коронавирусным поражением легких, которое рекомендовано не называть пневмонией, а называть пневмонитом (воспаление сосудистых стенок альвеол, а также ткани, отделяющей альвеолы от легких, которое сопровождается их рубцеванием, - прим. ред.), - говорит врач-пульмонолог Владимир Бекетов.
Сам феномен вторичной бактериальной пневмонии при коронавирусе переоценен, продолжает эксперт. Подобные процессы развиваются в основном у пациентов с сердечной недостаточностью, а для них действуют меры повышенной предосторожности, ограничения в передвижении, рекомендации по самоизоляции и лечению на дому.
- Курильщики также в группе риска по возможности развития бактериальной пневмонии. Однако если курильщики с ХОБЛ получают грамотное ингаляционное лечение и привиты от пневмококка, то риски возникновения вторичной бактериальной пневмонии у них тоже минимизированы, - говорит Владимир Бекетов.
ВАЖНО!
Как обезопасить себя от пневмонии?
1. Вакцинироваться от пневмококка
Самая частая причина внебольничной пневмонии – это пневмококковая инфекция. Вакцинация от пневмококка дает иммунитет на 5 – 10 лет, если вы провакцинировались 13-валентной вакциной, то она гарантирует пожизненный иммунитет. Стафилококк, стрептококк и гемофильная палочка – эти бактерии чаще всего являются причинами вторичных бактериальных пневмоний.
2. Увлажнять воздух
Увлажнение воздуха в помещении достоверно снижает риски возникновения в бронхах слизистых гнойных пробок, которые ведут к закупориванию бронхов, к образованию в бронхах сухой мокроты и развитию там инфекции. Поэтому, если влажность воздуха будет выше 40%, то есть шансы на то, что бактериальная пневмония развиваться не будет. Важно понимать, что бытовые увлажнители воздуха нужно вовремя чистить.
Антибиотики 5 поколения. История
Зальман Ваксман — один из отцов антибиотико в Антибиотики — вещества природного или полусинтетического происхождения, подавляющие рост живых клеток. Термин был введен в обращение З. Ваксманом — американским микробиологом, получившим в 1952 году Нобелевскую премию за открытие стрептомицина. Сам термин «антибиос» был придуман Л. Пастером и нес определенный смысл — «жизнь против жизни».Первым антибиотиком был пенициллин , выделенный из грибка Penicillum notatum . Наблюдения за взаимоотношениями культуры стрептококка и грибка были начаты Флемингом в одной из лондонских больниц в 20-х годах прошлого века. Однако его выступление на втором Международном конгрессе микробиологов не произвело впечатления на публику (возможно, из-за того, что он был не слишком искусным оратором). Дальнейшая же история изучения пенициллина связана с именами членов «Оксфордской группы» — Говардом Флори и Эрнстом Чейном. Чейн занимался выделением пенициллина, а Флори — испытанием его на животных. Первое испытание пенициллина состоялось в 1941 году на умирающем от сепсиса лондонском полицейском. Ученым удалось добиться улучшения его состояния, но запасы препарата были слишком малы, и больной погиб. Та самая чашка Петри с культурой Staphylococcus sp ., в которой Александр Флеминг (Alexander Fleming), вернувшись из отпуска, обнаружил вместо бактериальных колоний плесень Penicillium notatum. 1928 г. В 1945 году Флеминг, Чейн и Флори были удостоены Нобелевской премии. Пенициллин же, оптимально сочетая в себе высокую антибактериальную активность и безопасность для человека, с успехом используется до сих пор.Не заставило долго себя ждать открытие антибиотиков и других групп: в 1939 году был выделен грамицидин , в 1942 — стрептомицин , в 1945 — хлортетрациклин , в 1947 — левомицетин ( хлорамфеникол ), а уже к 1950 году было описано более 100 антибиотиков. Со временем выяснилось, что существующие антибиотики недостаточно активны в отношении микроорганизмов: это и послужило поводом для начала химических исследований и создания полусинтетических антибиотиков. С тех пор были открыты различные группы антибактериальных средств. Так, в России на сегодняшний день используется около 30 групп антибиотиков. Среди них различают препараты с антибактериальным, противопаразитарным, противогрибковым и противоопухолевым действиями. Также были сформированы и постулаты антибиотикотерапии.Основные правила антибактериальной терапии можно сформулировать следующим образом:
1. Установить возбудителя заболевания;
2. Определить препараты, к которым возбудитель наиболее чувствителен;
3. При неизвестном возбудителе использовать либо препарат с широким спектром действия, либо комбинацию двух препаратов, суммарный спектр которых включает вероятных возбудителей;
4. Начинать лечение надо как можно раньше;
5. Дозы препаратов должны быть достаточными для того, чтобы обеспечить в клетках и тканях препятствующие размножению ( бактериостатические ) или уничтожающие бактерии ( бактерицидные ) концентрации;
6. Продолжительность лечения должна быть достаточной; снижение температуры тела и ослабление других симптомов не являются основанием для прекращения лечения;
7. Значительную роль играет выбор рациональных путей введения препаратов, учитывая, что некоторые из них не полностью всасываются из желудочно-кишечного тракта, плохо проникают через гематоэнцефалический барьер и т. д.;
8. Комбинированное применение антибактериальных средств должно быть обоснованным, так как при неправильном сочетании может как ослабляться суммарная активность, так и суммироваться их токсические эффекты.
рассмотрим сами антибактериальные препараты с точки зрения характера, спектра и механизма их действия.
антибиотики воздействуют непосредственно на этиологический фактор, и по характеру действия бывают бактериостатические и бактерицидные:Бактериостатические препараты тормозят рост и размножение микроорганизмов. Они не вызывают их гибели. При этом допускается, что механизмы имунной защиты в состоянии самостоятельно справиться с уничтожением и элиминацией микробов. К бактериостатическим препаратам относятся макролиды, клиндамицин, стрептограмины, хлорамфеникол, тетрациклины;
Бактерицидные препараты приводят к гибели микроорганизмов, и организму необходимо лишь обеспечить их выведение. К ним относятся бета-лактамные антибиотики, аминогликозиды, фторхинолоны, гликопептиды и другие (триметоприм, метронидазол, рифампицин и т. д).
Антибиотики названия и цены. Антибиотики
- Аминогликозиды
- Амфениколы
- Ансамицины
- Гликопептиды
- Другие антибиотики
- Карбапенемы
- Линкозамиды
- Макролиды и азалиды
- Монобактамы
- Оксазолидиноны
- Пенициллины
- Тетрациклины
- Цефалоспорины
Описание
Антибиотики — продукты жизнедеятельности (или их синтетические аналоги и гомологи) живых клеток (бактериальных, грибковых, растительного и животного происхождения), избирательно подавляющие функционирование других клеток — микроорганизмов, опухолевых и т.д. Эта группа включает сотни препаратов различной химической структуры, отличающихся спектром и механизмом действия, побочными эффектами и показаниями к применению. Существуют антибиотики с антибактериальной, противопротозойной, противогрибковой, противовирусной и противоопухолевой активностью.
Антибиотики подразделяются на группы в соответствии, как правило, с химической структурой (бета-лактамы, макролиды, аминогликозиды и др).
Высокая избирательность действия антибиотиков на микроорганизмы при их малой токсичности, вероятнее всего, связана с особенностями метаболизма микробных клеток, а также существенными различиями в скорости синтеза структурных компонентов клеток макро- и микроорганизмов. В процессе использования к антибиотикам может развиваться устойчивость микроорганизмов (особенно быстро по отношению к стрептомицину, рифамицину, медленно — к пенициллинам, тетрациклинам, хлорамфениколу, редко — к полимиксинам). Возможно образование перекрестной резистентности (т.е. не только к используемому препарату, но и к антибиотикам, сходной структуры, например, ко всем тетрациклинам).
Несмотря на высокую избирательность действия, антибиотики вызывают ряд побочных эффектов: аллергические реакции (в т.ч. анафилактический шок), суперинфекции (дисбактериоз, ослабление иммунитета) и токсические явления (в т.ч. диспепсию, флебиты, нарушения функции печени и почек и др.).
Наличие высокой активности и низкой токсичности позволяет успешно использовать антибиотики в качестве средств для лечения различных инфекционных и опухолевых заболеваний.
Антибиотик широкого спектра 3 таблетки. Фармакотерапевтическая группа
Противомикробные препараты для системного использования. Макролиды, линкозамиды и стрептограмины. Макролиды. Азитромицин.
Код АТХ J01FA10
Фармакологическое действие
Фармакокинетика
После приема внутрь Азитромицин хорошо всасывается и быстро распределяется в организме. После однократного приема 250мг и 500 мг биодоступность - 37 % (эффект «первого прохождения»), максимальная концентрация (0,4 мг/л) в крови создается через 2 - 3 часа, кажущийся объем распределения - 31, 1 л/кг, связывание с белками обратно пропорционально концентрации в крови и составляет 7 - 50%. Приникает через мембраны клеток (эффективен при инфекциях, вызванных внутриклеточными возбудителями). Транспортируется фагоцитами к месту инфекции, где высвобождается в присутствии бактерий. Легко проходит гистогематические барьеры и поступает в ткани. Концентрация в тканях и клетках в 10 - 50 раз выше, чем в плазме, а в очаге инфекции - на 24 - 34% больше, чем в здоровых тканях.
Выведение азитромицина из плазмы крови проходит в 2 этапа: период полувыведения составляет 14-20 ч в интервале от 8 до 24 ч после приема препарата и 41 ч - в интервале от 24 до 72 ч, что позволяет применять препарат 1 раз в сутки. Период полувыведения из тканей значительно больше. Терапевтическая концентрация азитромицина сохраняется до 5 - 7 дней после приема последней дозы. Азитромицин выводится, в основном, в неизменном виде - 50% кишечником, 6 % почками. В печени деметилируется, теряя активность.
Фармакодинамика
Азитромицин - бактериостатический антибиотик широкого спектра действия из группы макролидов - азалидов. Обладает широким спектром антимикробного действия. Механизм действия Азитромицина связан с подавлением синтеза белка микробной клетки. Связываясь с 5OS-субъединицей рибосомы, угнетает пептидтранслоказу на стадии трансляции и подавляет синтез белка, замедляя рост и размножение бактерий. В высоких концентрациях оказывает бактерицидное действие.
Азитромицин обладает активностью в отношении ряда грамположительных, грамотрицательных, анаэробов, внутриклеточных и других микроорганизмов.
Микроорганизмы могут быть изначально устойчивыми к действию Азитромицина или могут приобретать устойчивость к нему.
В большинстве случаев чувствительные микроорганизмы
1. Грамположительные аэробы
Streptococcus pyogenes
2. Грамотрицательные аэробы
Haemophilus influenzae
Haemophilus parainfluenzae
Legionlla pneumophila
Moraxella catarrhalis
Pasteurella multocida
Neisseria gonorrhoeae
3. Анаэробы
Clostridium perfringens
Fusobacerium spp.
Prevotella spp.